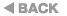|
NO.15
|
�}���E�����S�s�S�K�C�h���C��2017�N�����Ł@���
�`�S�s�S�̐f�f�ɂ��ā`
�i�Q�^�Q�j
�k�C����w�a�@�Տ������J���Z���^�[
���c�@�쎁
4.�����S�s�S�ɑ��鎡��
�@�����S�s�S�̎��ÖڕW�́A�S�s�S�X�e�[�W�̐i�s��}�����邱�Ƃł��B�X�e�[�WA�ł͐S�s�S�̌����ƂȂ�펿�I�S�����̔��Ǘ\�h�A�X�e�[�WB�ł͊펿�I�S�����̐i�W�}���ƐS�s�S�̔��Ǘ\�h�A�X�e�[�WC�i�S�s�S�X�e�[�W�j�ł͐����\��̉��P�ƏǏ�y���A�X�e�[�WD�i���Ò�R���̐S�s�S�X�e�[�W�j�ł͏Ǐ�y����ړI�Ƃ����ɘa��ÂɎ��������܂��B�X�e�[�WC�ɂ����鎡�Õ��j�́i�}3�j�A������o���iLVEF�j�ɉ����đI������܂��B�Ȃ��ALVEF�ɂ��S�s�S���ނɂ��ẮA�i�\1�j���Q�Ƃ��Ă��������B
�}3�F�S�s�S���ẪA���S���Y��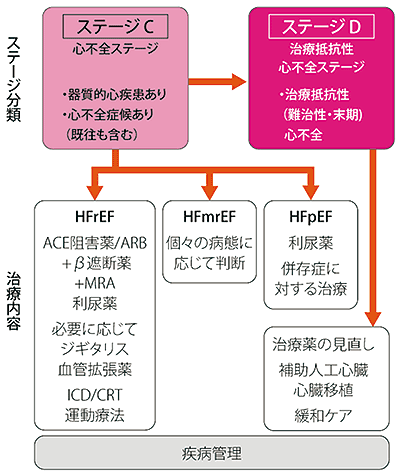
ACE�j�Q��G�A���W�I�e���V���ϊ��y�f�j�Q��AARB�G�A���W�I�e���V����e�̝h�R��AMRA�G�~�l�����R���`�R�C�h��e�̝h�R��AICD�G�A���^���ד���ACRT�G�S���ē����Ö@�AHFrEF�GLVEF�̒ቺ�����S�s�S�AHFmrHF�G LVEF�̌y�x�ቺ�����S�s�S�AHFpEF�GLVEF�̕ۂ��ꂽ�S�s�S
�}���E�����S�s�S�K�C�h���C��2017�N������
�i���{�z��w��/���{�S�s�S�w����K�C�h���C���j�\1�FLVEF�ɂ��S�s�S�̕���
LVEF�i������o���j�F�S���̃|���v�@�\�̏d�v�Ȗ�����S���Ă��鍶���̎��k�\�̎w�W�ŁA�S�G�R�[�ŕ]�����邱�Ƃ��\�ł���A��ʂ�VEF50�`55%�ȏオ����ƍl�����Ă��܂�
�}���E�����S�s�S�K�C�h���C��2017�N������
�i���{�z��w��/���{�S�s�S�w����K�C�h���C���j�������k�\�w�W�ł���LVEF�̒ቺ�����S�s�S�iHFrEF�j�ł́A�����_�o�n�A���j���E�A���W�I�e���V���E�A���h�X�e�����iRAA�j�n������������A�i�s���̍����g��Ǝ��k���̒ቺ�A���Ȃ킿���������f�����O�������A���S�E�S�s�S�̑����ȂǂɂȂ��邽�߁A�A���W�I�e���V���ϊ��y�f�iACE�j�j�Q��܂��̓A���W�I�e���V����e�̝h�R��iARB�j�A�����β�Ւf������邱�Ƃ���������܂��i�\2 �E3�j�B
�\2�F HFrEF�ɂ����鐄���N���X���Ƃ̎��Ö�
�i�����N���XI�����IIa�̂f�ځj
�����N���X�T�G��Z�E���Â��L���ł���Ƃ����G�r�f���X�����邩�A���邢�͌������L����v���Ă���B�����N���X�Ua�G�G�r�f���X�E��������L�p�E�L���ł���\���������BNYHA�S�@�\���ށF�j���[���[�N�S������ɂ��S�@�\����
�}���E�����S�s�S�K�C�h���C��2017�N������
�i���{�z��w��/���{�S�s�S�w����K�C�h���C���j�\3�F HFrEF�̖��ÁF��ܖ��Ɨp�@�E�p�� �}���E�����S�s�S�K�C�h���C��2017�N������
�}���E�����S�s�S�K�C�h���C��2017�N������
�i���{�z��w��/���{�S�s�S�w����K�C�h���C���j�@ �Ȃ��Aβ�Ւf��ɂ��ẮA�S�s�S�����ɒ��ӂ��Ȃ��班�ʂ���Q�����K�v�ł���A�E�e�����������A�S�@�\��\����P�̂��߂ɑ��ʁi�J���x�W���[��20 mg/���܂��̓r�\�v�����[��5mg/�����x��ڈ��j�����݂邱�Ƃ���������܂��i�\3�j�B�܂��ALVEF < 35%�̏ꍇ�̓~�l�����R���`�R�C�h��e�̝h�R��iMRA�j��lj����A��������F�߂�ꍇ�͐S�s�S�Ǐ���P�̂��ߗ��A��̓������J�n���܂��i�\2 �E3�j�B
�@����ɁA�S�s�S�Ǐ���A�Ȃ����S�d�}�Ŋ��S���r�u���b�N�܂���QRS����150msec�ȏ�̐S�����`����Q��F�߂�ꍇ�́A����Ái�f�o�C�X���Áj�Ƃ��āA�������u�ƍ������R�ǂ��Ƀy�[�V���O�i���S���y�[�V���O�j����S���ē����Ö@�iCRT�j�̓K��������\��������A����ɏЉ�邱�Ƃ���������܂��B
�@����ALVEF�̕ۂ��ꂽ�S�s�S�iHFpEF�j ��LVEF���y�x�ቺ�����S�s�S�iHFmrEF�j�ɂ��ẮA�܂��G�r�f���X���\���ł͂Ȃ��A�X�̕a�Ԃɉ����Ď��Õ��j�f���邱�Ƃ���Ă��܂��i�}3�j�B
�@�ߔN�A�l���̍���ɔ���HFpEF�̊��Ґ��������X���ƂȂ��Ă��܂����A�������Ȃǂ̕����ǂ�L����P�[�X�������A�S�s�S�Ǐ�y����ړI�Ƃ������A��̓��^�ɉ����ĕ����ǂɑ��鎡�Â���������s�����Ƃ���������܂��B
�@�X�e�[�WD�ł́A�œK�ȖE����Â��s���Ă��S�s�S�������J��Ԃ��A���邢�͐S�s�S�Ǐ��P�������퐶���ɑ傫�Ȏx�Ⴊ�����Ă���ꍇ�A���s�̎��Â̌������ƂƂ��ɐS���ڐA�̓K�����Ȃ��������̗]�n�͂���܂����A�����ɏI������ÂƂ��Ċɘa�P�A�̋������l�����Ȃ��Ă͂Ȃ�܂���i�}3�j�B
�@�ɘa�P�A�͊���G�C�Y�ɑ���I������ÂƂ��Ĕ��B���Ă��܂������A�ŋ߂ł͐S�s�S�ɂ����Ă��l�����ׂ��ƔF������Ă���A�g�̓I�݂̂Ȃ炸�A�S���Љ�I�ȋ�ɂȂǂ𑁊��ɔ������A�I�m�ȃA�Z�X�����g�ƑΏ����s�����Ƃɂ��A�ꂵ�݂�\�h���a�炰�A�����̎��iQOL�j�����P���邱�Ƃ�ړI�Ƃ��Ă��܂��B
�@���ۂɂ́A�S�s�S���@�Ȃǂ̂��܂��܂ȏ�ʂŁA���҂���₻�̉Ƒ����]�ގ��ÂƐ���������Î҂����L���A�I�������}����O�ɊW�҂őΘb���Ȃ���v�悷��v���Z�X���w���w�A�h�o���X�E�P�A�E�v���j���O�iACP�j�x�����I�Ɏ��{���A�S�s�S���Ǒ�����葽�E��`�[�����Ƒ��ƂƂ��Ɋ��Җ{�l�̈ӎv������x������d�g�݁ishared decision making�j���\�z���邱�Ƃ���������܂��B
�@�܂��A�I�����ɂ͊ɘa�P�A�̔�d���傫���Ȃ�A�ċz����ɑ��Ă͎_�f�E���A��E���NJg������g�p���A���Ò�R���̏ꍇ�͏��ʂ̃����q�l�Ȃǂ̃I�s�I�C�h�̎g�p���l�����܂��B�s�����Ȃǐ��_�I�v�f�̊֗^�������ꍇ�́A�x���]�W�A�[�s���n�R�s����̓��^���l�����܂��B�Ō�ɁA�S�s�S�ɂ�����ɘa�P�A�́A���Â�������߂���̂ł͂Ȃ��A���҂���₻�̉Ƒ���QOL�����P�����邽�߂̂��̂ł���A�ʏ�̐S�s�S���Âƕ��s���čs������̂ł��邱�Ƃ�t�����������Ă��������܂��i�}4�j�B�}4�F�S�s�S�ɂ�����ɘa�P�A�̂����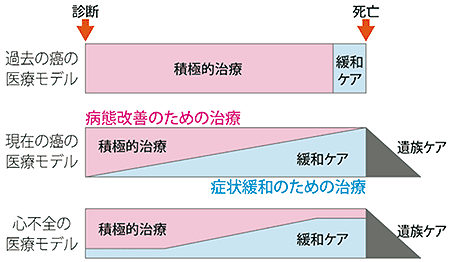
�ɘa�P�A�͏I������ÂƓ��`�ł͂Ȃ��A�S�s�S���njƂȂ��������̒i�K������H���A�S�s�S�̎��ÂɊւ��Ă͍Ō�܂Ōp������܂��B
�}���E�����S�s�S�K�C�h���C��2017�N������
�i���{�z��w��/���{�S�s�S�w����K�C�h���C���j5.��������
�@�S�s�S�́A�i�s���̕a�ԂŐ������k�߂�a�C�ƒ�`����Ă��܂����A�ߔN�̖E����Â̔��W�ɔ����A�X�ɍœK�Ȏ��ÁE�P�A�����H���邱�Ƃɂ��QOL�̉��P�A����ɂ͎����̉��������҂ł���悤�ɂȂ�܂����B
�@����ɁA�S�s�S�ǂ������Ƃ��Ȃ����ɂƂ��Ă��S�s�S�̔��ǂ�\�h���邱�Ƃ͑�ł���A�H���E�^���Ö@�͕K�v�s���ł��i�^���Ö@�ɂ��ẮA�����₩�n�[�g2017�w�S���Ǖa��\�h���邽�߂̉^���Ö@�x�����Q�Ƃ��������j�B
�@�ڍׂ�m�肽�����͖{�K�C�h���C������ǂ��Ă������������ł����A�{�e��ʂ��ēǎ҂̊F�l�̐S�s�S�ɑ���m������E���N���i�ɏ����ł������ɗ��Ă�����ꂵ���v���܂��B