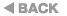|
|
NO.10 |
生まれつきの心臓の病気を持った
子どもたちが大人になったら
― 成人先天性心疾患のお話し ―(前編)
(3/3)
北海道立子ども総合医療・療育センター
横澤 正人氏
<成人先天性心疾患の患者さんを診る医師と病院:移行医療(トランジッション)>
何歳までが小児で、何歳から成人なのかは議論があるところですが、一般的に16歳から20歳くらいと思います。この時期になると小児循環器医は成人の循環器内科医への患者さんのバトンタッチを考えます。これを移行医療(トランジッション、以前はキャリーオーバーという言葉を使っていました)と言います。ただ最近は、進学率が高いので大学や専門学校を卒業する21〜22歳頃に移行することが多くなりました。実は、この移行医療(トランジッション)が上手くいっていません。軽症例は問題ないのですが、重症例の場合が上手くいきません。なぜなら重症の成人先天性心疾患の患者さんを積極的に引き受けてくれる循環器内科医、そして病院がほとんどないからです。
先天性心疾患のお子さんは、どこで診断され手術を受けているかご存じですか?先天性心疾患にはたくさんの種類があり、それに合わせての独特の管理、手術が必要になります。そのため高度の専門知識と実践トレーニングが必要とされています。そんな専門的な医者(小児循環器医+小児心臓血管外科医)が揃っている専門施設でなければ重症の先天性心疾患の診療は出来ません。
全国の先天性心疾患のお子さんの多くは、このような小児心疾患の専門施設で診断され、手術を受けています。全国的に見ると、子ども病院が主体で、次に大学病院です。
一般病院でも子どもの手術を行っている施設はありますが、数はそんなに多くありません。一方、軽症のケースは一般病院の常勤の小児循環器医が診察するか、大学病院や子ども病院から小児循環器医が一般病院に出張して専門外来を開き、診療をしています。
小児循環器医はどのような医者がなるのかご存じですか?欧米は循環器内科医がさらに子どもの心臓を勉強して小児循環器医になりますが、日本(他のアジア諸国の多くも)では小児科医が、さらに子どもの心臓の特別な勉強をして小児循環器医になります。
もともと小児科医ですから、心臓だけでなく小児科一般には強いのですが、成人の心疾患には弱く、内科の一般的な病気にも弱いという特徴があります。
一方、成人の心臓の専門医は、内科医がさらに成人の心臓の特別な勉強をして循環器内科医になります。子どもの心臓のことも学びますが、限られた内容です。先天性心疾患には弱く小児科一般にも弱いですが、逆に成人の心疾患には強く、また内科の一般的な病気にも強いという特徴があります。そのため心臓のことなら小児も成人も強いという循環器医は非常に少なく、今の日本のシステムではこのような医者を養成することは非常に難しいのです。
次に施設の問題があります。先天性心疾患の手術の多くを手掛ける子ども病院は、あくまでも子どもを対象としていますので、外来受診や入院の年齢を原則として18歳とか20歳までと決めている施設が大半です。
もちろん疾患の種類や状況によっては、20歳代や30歳代、それ以上の年齢の患者さんも引き受けていますが、基本的には成人施設への移行を勧めています。患者さんにとっても、入院すると、自分以外は子どもばかりという状況で、自分より年下の親が付き添っている場合もありますので、周囲に気兼ねしての落ち着きのない入院生活になることが少なくありません。
もっとも、子ども病院に入院するのに慣れている患者さんが多いので、周囲が考えているほど違和感を感じていないことも事実なのですが、それはそれでちょっと問題なのです。
大学病院なら良いのではないかと思われる方もいらっしゃるかも知れませんが、医者や看護師などのスタッフが病気に慣れていないという理由で、循環器内科ではなく、小児科に入院するケースが多く、子ども病院と同じ状況になります。成人として扱われたいのに、扱ってもらえる場所がない、自分たちの居場所がないというのが成人先天性心疾患の患者さんの共通した悩みです。
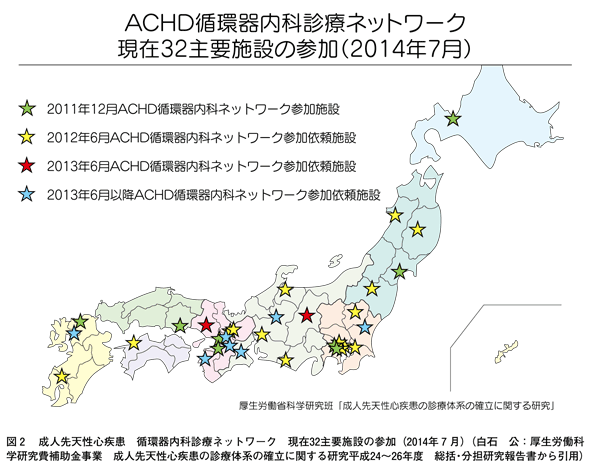
このような状況を打開しようと、厚生労働省、日本循環器病学会、日本小児循環器病学会などが中心になって日本各地に成人先天性心疾患の専門施設を作り、それを中心に医療者間、施設間のネットワークを作って患者さんを受け入れ、さらに成人先天性心疾患を専門に扱う人材の育成を試みる構想がありますが(図1、2)、まだまだ発展途上であり十分な成果があげられていないのが現状です。
先にお話ししました通り、成人先天性心疾患の患者さんは、心臓だけではなく、全身にいろんな病気をかかえており、妊娠、出産の問題もあります。
さらに社会的に自立出来ていない、経済的に恵まれていないことが多く、精神的にもいろんな問題を抱えているケースが少なくありません。循環器科や心臓血管外科、産婦人科などの医師、看護師や検査技師に加え、臨床心理士や精神科医師なども交えたチームで患者さんに対応するのが理想です。
また、患者さんは専門施設の近くに住んでいる訳ではありません。特に北海道の場合は、普段は近くのかかりつけの一般病院に通院していて、手術や検査のときに専門施設を受診する、あるいは入院する場合が大半です。地元のかかりつけの病院との密接な連携、そして元々患者さんが通院していた子ども病院、大学病院等とも密接な関係を保つことが求められています(図1)。
北海道では北大と札幌医大が成人先天性心疾患の専門施設としてネットワークに参加していますが(図2)、具体的な運営は、これからといった状況です。