|
NO.14
|
慢性腎臓病(CKD)と動脈硬化 -CKD患者の心血管疾患予防-
(2-1)
JR札幌病院 腎臓内科 科長
富樫 信彦氏
近年慢性腎臓病(以後CKDと記載)という概念が腎臓病診療に導入され、医療関係者のみならず一般の人からも注目されるようになりました。そして多くの研究報告などから、我が国のCKD患者が1,330万人に達していることが明らかとなりました。成人の8人に1人がCKDであり、CKDは21世紀に出現した新たな国民病です。

本年改訂された「CKD診療ガイド2012」によると、CKDの定義(表1)は、以下に示す①、②のいずれか、または両方が 3 ヶ月以上持続するものとなっています。①は尿異常、画像診断、血液、病理で腎障害の存在が明らか、特に0.15g/gCr(g/gCr:尿中クレアチニン濃度で補正した尿蛋白濃度)以上の蛋白尿(または30mg/gCr以上のアルブミン尿)の存在が重要です。②は糸球体ろ過率(GFR)が60ml/分/1.73㎡です。
これらを簡単に説明すると、①は腎臓に病気があって、将来腎臓の働き(腎機能)が低下する可能性が高い状態です。②は実際に腎機能(GFRで示され、腎機能が正常な人はGFRが100前後です)が、明らかに低下していることを示しています。つまり、①腎臓病があるか、②腎機能が低下しているか、いずれかの状態が3ヶ月以上持続していることが、CKDの定義となります。
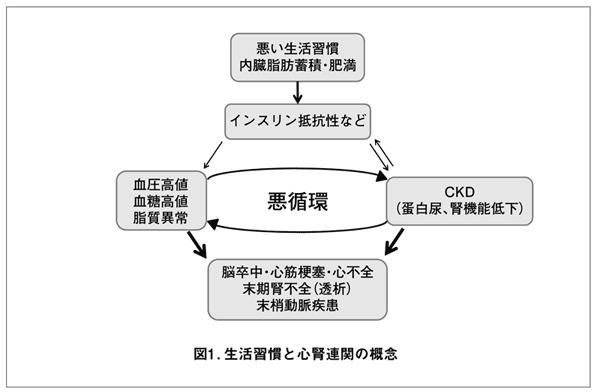
CKD患者が増加している理由の一つとして、生活習慣病やメタボリックシンドローム(次頁の表2)の増加が関与すると推測されています。生活習慣病やメタボリックシンドロームはエネルギー・食塩の過剰摂取、運動不足、飲酒、喫煙、ストレス等の生活習慣と密接に関連し、CKDの発症・進展に深く関与しています(図1)。肥満、特に内臓脂肪が蓄積する腹部肥満では蛋白尿や腎機能低下を来たしやすく、我が国の疫学調査でも、メタボリックシンドローム患者では、CKDの発症率が高まることが報告されています。また、メタボリックシンドロームの構成因子である腹部肥満、血圧高値、血糖高値、脂質異常(高LDL血症:悪玉コレステロールの増加、など)は、それぞれがCKD発症・進展に関与しています。そして、インスリン抵抗性を基盤として、血圧高値、血糖高値、脂質異常とCKDとは悪循環を形成し、脳卒中や心筋梗塞、末梢動脈疾患(閉塞性動脈硬化症など)などの動脈硬化進行による心血管疾患を促進させます。従って、メタボリックシンドロームの予防・進展を防ぐための生活習慣の改善が、CKDの発症・進展のみならず心血管疾患の発症・進展の抑制にも重要です。