|
NO.19
|
最近の糖尿病診療の話題(後編)
〜個別化糖尿病診療と最新の薬物治療について〜
(2/2)
札幌医科大学細胞生理学講座兼循環器・腎臓・代謝内分泌内科学講座
助教 佐藤 達也氏
2.個別化糖尿病診療における最適な薬剤選択を目指して
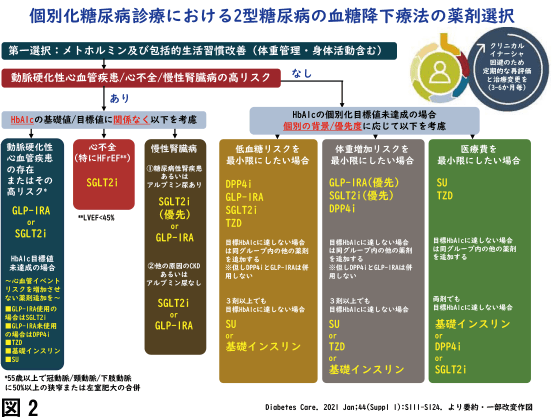
個別化診療の考え方は、2021年版米国糖尿病学会の2型糖尿病の薬物治療ガイドラインにも色濃く反映されています(図2)。第一選択として、まずメトホルミンと包括的な生活習慣改善を行うよう推奨されています。ここで、「動脈硬化性心血管疾患」、「心不全」、「慢性腎疾患」の存在あるいはその高リスクに該当する場合は、HbA1cの値や目標に関係なく、合併症発症リスク減少が期待できる薬剤群で治療するよう明記されています。また、これらのリスクがない場合でも、「低血糖リスク」、「体重増加リスク」、「医療費」の観点から、薬物選択を行うよう推奨されています。また、このガイドラインの右上には、図1で提示した患者中心の意思決定サイクルが添えられている点も強調したいと思います。社会的にも多様性が重要となっている今日において、糖尿病治療の目標を達成するために、個々の背景を鑑みた糖尿病診療スタイルがますます重要となると考えます。
※クリックで拡大
また、メトホルミンに次ぐ薬剤選択において広く推奨されているのは、SGLT2i(ナトリウム-グルコース共輸送体2阻害剤)とGLP-1RA(グルカゴン様ペプチド受容体アゴニスト)の2種類の薬剤です。SGLT2iは様々な大規模臨床試験の結果、血糖降下作用に加え、血糖コントロールとは無関係に心不全予防、腎不全進行予防への影響を示した報告が相次いだことから、同ガイドラインにおいて心不全や慢性腎疾患の合併例への投与が推奨されています。本邦の保険診療の現状では、SGLT2iは2型糖尿病に対する血糖降下薬としての適応が主ですが、1型糖尿病への処方が可能な薬剤、慢性心不全治療薬として処方が可能な薬剤も存在します。特に、最近患者数が急増している心不全や腎疾患の予防・治療薬として、適応が更に拡大することが期待されます。
SGLT2iの使用上の注意は、日本糖尿病学会ホームページ上で更新されている「SGLT2阻害薬の適正使用に関するRecommendation」において、最新の情報を確認することができます。特に、インスリン分泌能の低下例やシックデイ中の使用例における「血糖正常ケトアシドーシス」の発症は、疑わなければ診断が難しく、重症化例も報告されており、SGLT2iを服薬されている方では必ず念頭におくべき有害事象です。しかし、SGLT2iは、心不全、腎不全の進行予防が期待できる他、単剤では低血糖を来たしにくいこと、食事指導と併用すれば体重減少効果が期待できること、1日1回の内服薬であり服薬アドヒアランスの観点からも利点があることなどから、その特徴を理解・把握すれば、糖尿病治療において極めて有効な治療薬となり得ます。
SGLT2iの薬剤の多くが類似の特徴を示すのに対し、GLP-1RAは製剤間で大きく特徴が異なります。GLP-1RAは多くが注射剤であり、1日1〜2回注射型、週1回注射型、持効型インスリン製剤との固定比率配合製剤と種類が豊富です。最近では経口剤も利用できるようになったことから、薬剤毎の特徴を把握することが重要です。特に、週1回型のGLP-1RAであるセマグルチド、デュラグルチドは、いずれも動脈硬化性心血管疾患予防作用が報告されているのみならず、薬液・注射針・注入器が一体となった使いやすいデバイスが採用され、アドヒアランスの点でも利点があります。セマグルチドは体重減少効果に優れる一方で投与量の調整が必要であること、デュラグルチドは1規格のみでタイトレーションが不要ですが体重減少効果は軽度であることなどの特徴があります。最近、セマグルチドは経口剤も登場し、注射剤と遜色ない体重減少、血糖降下作用が期待できる一方、空腹時にコップ約半分(120ml)以下の水で服用する等の条件があることに注意が必要です。また、GLP-1RAと持効型インスリン製剤との固定比率配合製剤も、インスリン治療が必要な病態の方にとっては注射回数の減少やアドヒアランス向上の利点があります。現在本邦で処方可能な製剤は、インスリンデグルデク/リラグルチド配合注、インスリングラルギン/リキシセナチド配合注の2種類です。前者はインスリン単位数に対するGLP-1RAの配合比率が少なく、GLP-1RA特有の副作用である嘔気や食欲不振を起こしにくい特徴である一方、後者はリキシセナチドのもつ食後高血糖の是正が期待できる点が特徴と考えます。
GLP-1RAは処方のハードルが高くなりがちですが、低血糖や体重増加を来たしにくく、強力な血糖降下作用が期待できるため、使いこなすことができれば糖尿病診療の幅を大きく広げることができるでしょう。3.おわりに
個別化糖尿病診療の意思決定モデルを有効活用し、合併症予防を意識しながら個別事情に配慮した薬物選択を行うことで、持続可能で最適な糖尿病治療を提供したいものです。