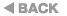|
NO.18
|
「心房細動における抗凝固療法について」
~不整脈治療の新しいガイドラインから(前編)~
(2/2)
国立病院機構 北海道医療センター循環器内科
医長 佐藤 実 氏
4 .心房細動における抗凝固療法の対象とリスク評価
( 1 )抗凝固療法の対象となる疾患
心房細動の中でも、リウマチ性僧帽弁疾患(主に僧帽弁狭窄症)、人工弁(機械弁)置換術に伴うものを「弁膜症性」の心房細動と呼び、抗凝固療法としては、以前から使用されていたワルファリンのみが適応となります。
2013年改訂版のガイドラインでは生体弁を「弁膜症性」として扱っていましたが、その後、生体弁手術後の心房細動患者に対するDOACの使用成績が複数報告され、有効性に関してDOACはワルファリンと同等、出血リスクについてはDOACで低い可能性が示唆されました。このような状況を踏まえ、2020年改訂版で生体弁は「非弁膜症性」として扱うこととしています。
一般的には、僧帽弁狭窄症および人工弁(機械弁)置換術後以外は、すべて非弁膜症性心房細動として差し支えありません。
( 2 ) 非弁膜症性心房細動における血栓塞栓症のリスク評価
これまでの医学研究で、心房細動で脳梗塞になりやすい人には、いくつかの特徴があることがわかっています。①心不全のある人(Congestive heart failure)、②高血圧のある人(Hypertension)、③75歳以上の人(Age)、④糖尿病のある人(Diabetes mellitus)、⑤脳梗塞あるいは一過性脳虚血発作にかかったことがある人(Stroke /TIA)の5つが特徴にあげられ、これらを脳梗塞の危険因子と呼んでいます。
これらの危険因子を点数化して、当てはまる危険因子の点数を合算したものを、その頭文字をとってCHADS2スコアと呼びます(表1)。この点数が高くなるほど脳梗塞の発症率が上昇するため、血栓塞栓症のリスク評価を行った上で、適切な抗凝固慮法を選択することが必要となります。2020年改訂版ではCHADS2スコアが1点以上の人は、DOACの内服が「推奨」され、ワルファリンの内服は「考慮可」となりました(図4)。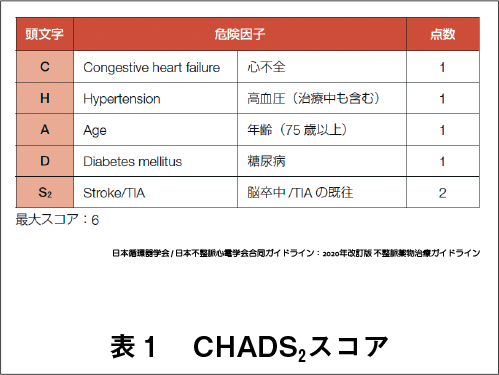
CHADS2スコア以外の危険因子として、2013年改訂版では、「心筋症」、「年齢(65~74歳)」、「血管疾患(心筋梗塞の既往、大動脈プラーク、末梢動脈疾患)」が挙げられていました。2020年改訂版では、日本の代表的な観察研究の結果から、「持続性・永続性心房細動」、「腎機能障害」、「低体重(≦50kg)」、「左房径(>45mm)」も新たに加わり、これら7項目のいずれかに当てはまれば、DOAC・ワルファリンのどちらでも「考慮可」となりました(図4)。
ワルファリンの国際標準比(INR)管理目標は、年齢に基づく推奨範囲から、年齢によらず1.6~2.6(なるべく2に近づけるようにする)となりました。また、年齢が70歳未満の脳梗塞の既往を有する人の脳梗塞予防やCHADS2スコアが3点以上のリスクの高い人のワルファリン管理目標は、従来通り2.0~3.0となりました(図4)。( 3 )出血に対するリスク評価
心房細動患者において、出血のリスク評価を行うことは、抗凝固療法の実施を決定する上で大変重要です。血栓塞栓症と同様に、危険因子の集積により出血リスクは上昇します。そのリスク評価として、HAS-BLEDスコア(表2)を用いることが、2013年改訂版に引き続いて明記されました。表2に示すように、7つの出血の危険因子を点数化し、当てはまる危険因子の点数を合算します。3点以上が高リスクに該当し、高血圧・脳卒中・高齢者はCHADS2スコアと共通しています。

また、各種の大規模比較試験や日本の登録研究などから、重大な出血関連因子として「管理不良な高血圧」が追加され、該当する場合は重大な出血への注意が必要です。
実際に抗凝固療法を実施する際には、個々の患者において、血栓塞栓症および出血性合併症に対するリスク評価を行い、リスクとベネフィットを勘案したうえで、治療法を選択することが肝要です。前編では、心房細動による心原性脳梗塞、その予防のための抗凝固療法の適応とリスク評価について解説しました。後編では、抗凝固薬の選択や、注意が必要な状況下での抗凝固療法の実際、出血時の対応について解説します。