| NO.22 |
高血圧診療の新しいガイドライン
日本高血圧学会 高血圧治療ガイドライン2019について(前編)
( 2/2 )
北海道大学大学院医学研究院 循環病態内科学
岩野 弘幸 氏
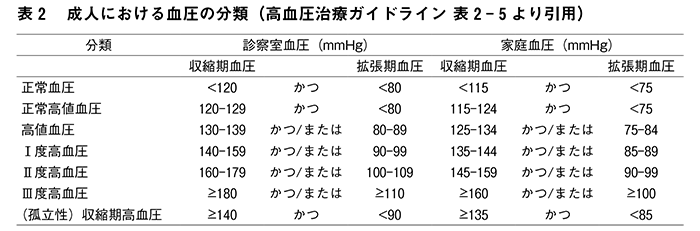
●高血圧の診断基準と血圧分類
診察室で測定した収縮期血圧が140mmHg以上または拡張期血圧が90mmHg以上であると高血圧と診断されますが、疫学的研究で、120/80mmHg以上では血圧の上昇とともに心血管疾患の発症や死亡のリスクが上昇していたことから、2014年のガイドラインで至適血圧、正常血圧、正常高値血圧と分類されていた140/90mmHg未満の血圧が、それぞれ正常血圧、正常高値血圧、高値血圧に変更され、130/80〜139/89mmHgの分類名から「正常」という表記が削除されました(表2)。
家庭血圧では診察室血圧よりも診断基準が低く、135/85mmHg以上で高血圧と診断されます。診察室血圧が高血圧であっても、家庭血圧では非高血圧を示す状態を白衣高血圧と呼びますが、白衣高血圧であっても非高血圧と比較して将来的な脳心血管病の発症リスクが高いため、注意深いフォローが必要とされています。
反対に、診察室血圧が非高血圧であっても、家庭血圧が高血圧を示す状態は仮面高血圧と呼ばれ、心血管病発症リスクは持続性高血圧と同程度であることから、高血圧として取り扱われます(図2)。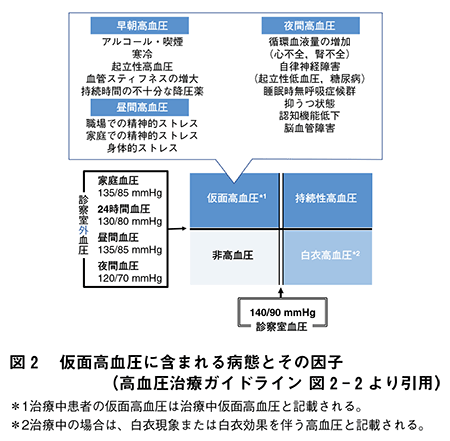
●脳心血管病リスクの層別化
高血圧が脳心血管病発症に影響するリスクは個々の患者さんで異なるため、日本における疫学研究の結果をもとに、高血圧の程度と患者さんの持っている予後影響因子から高リスク、中等リスク、低リスクに層別化が行われています(表3)。
層別化で用いられる予後影響因子は、年齢、性別、脂質異常症、喫煙、脳心血管病の既往、非弁膜症性心房細動(人工弁置換や僧帽弁狭窄症に関係のない心房細動)、糖尿病、蛋白尿のある慢性腎臓病で、いずれも高血圧を合併することで脳心血管病を発症しやすいことがわかっています。今回のガイドラインでは、130-139/80-89mmHgの高値血圧も含めてリスク層別化が行われています。
前編では、高血圧診断の大切さと、診断にかかわる事項について解説しました。後編では、高血圧の治療について触れたいと思います。