| NO.8 |
ペースメーカー治療の進歩 - 前編
(1−1)
北海道大学病院 循環器内科
横式 尚司さん
心臓の刺激伝導系とペースメーカー治療
心臓における植込型デバイスの発展史
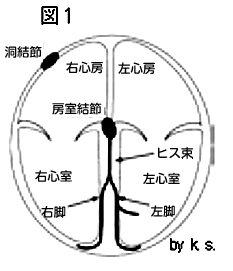
全身への血液を送り出す心臓は、安静時で1分間に50〜80程度、運動時には最大で200程度(最大心拍数=220−年齢)の収縮を絶え間なく行っており、心臓では心拍数、橈骨動脈といった末梢動脈では脈拍数としてとらえられる。このような、心拍・脈拍は、通常は洞結節といわれる刺激伝導系の心筋からの興奮(脱分極)によって調節されており、洞調律といわれている。刺激伝導系といわれる特殊心筋には、洞結節、房室結節、ヒス束、脚(右脚-うきゃく、左脚-さきゃく)、さらにその末梢にあるプルキンエ繊維などがあり(図1)、いずれも自動能(能動的に電気的興奮を生じうる)を有するという特性を持っている。一方、大部分の心房筋、心室筋は作業(固有)心筋といわれ、生理的環境下では受動的に電気的刺激を受けない限り、収縮を生じない。すなわち、心臓は電気系統を担う刺激伝導系の特殊心筋からの電気的刺激が作業心筋を興奮させることにより、心臓の収縮 ⇒ 全身への血液の駆出が成り立っている。したがって、刺激伝導系の障害により正常な心臓の調律に異常をきたすと、心拍・脈拍数が低下(徐脈といわれる)し、徐脈性不整脈を生じることになる。洞結節の機能低下に起因した洞不全症候群、房室結節、ヒス束といった心房と心室間の伝導(房室伝導)障害に起因した房室ブロックが代表的な徐脈性不整脈であり、その程度(重症度)・発症様式により、無症状のものから、労作時息切れ、動悸、倦怠感を伴う場合や、めまい、失神といったいわゆるAdams-Stokes(アダムス・ストークス)発作をきたす場合がある。
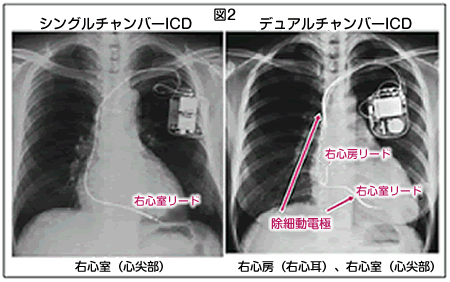
心臓ペースメーカーは、このような徐脈性不整脈に対する有効な治療手段として、刺激伝導系の障害を補うことを目的として普及してきた。つまり、ペースメーカーは、心臓(心房あるいは心室)における電気的興奮を常に監視しており、決められた期間内(設定レート)に心臓の興奮を感知しない場合に、本体から電気的刺激を発生し、本体に接続したリードを介して、心臓を刺激し、収縮させる役割を担っている。現在普及しているペースメーカーは鎖骨と第一肋骨の間にある太い血管(鎖骨下静脈、腋窩静脈)、あるいはその細い分枝(橈側皮静脈)を介して経静脈的に心内膜リード(電極)を挿入し、大胸筋膜下あるいは大胸筋下に作成したポケットに本体を植込む場合が大部分である。リードを1本だけ右心房あるいは右心室に留置するシングルチャンバーと右心房、右心室の両者に計2本のリードを留置するデュアルチャンバー型のペースメーカーがあるが、徐脈の程度や徐脈性不整脈の種類などを考慮して決定される。
心臓ペースメーカー、植込型除細動器(ICD)、心臓再同期療法(CRT)
1932年にHymanは人工心臓ペースメーカーの最初ともいえる電気刺激装置を作成し、実験的に有効性を確認した。1952年、Zollは心停止症例に対する体外経皮的電気刺激による心臓ペーシングを行い、心臓の電気刺激が臨床的に実施されるようになり、1958年にはSenningらによる完全植込みペースメーカーの手術が実施された。Furmann、Robinsonは、1958年に房室ブロック作成犬に対して右室心内膜リードによるペーシングに成功し、1959年には臨床例での報告を行った。この心内膜電極の実用に伴い、1960年代からは植込型心臓ペーシングの開発、臨床応用が加速した。1960年代には、本邦においても、早稲田大学理工学部(内山ら)や北海道大学応用電気研究所(近田、吉本ら)にて開発されたペースメーカーが東大木本外科(1963年)、北大杉江外科(第二外科・1964年)にて臨床応用された。
植込型心臓ペースメーカーは徐脈性不整脈に対するデバイスであるが、心臓突然死の原因の70〜80%を占める心室細動、心室頻拍といった頻脈性心室性不整脈に対しては植込型除細動器(ICD:Implantable Cardioverter-Defibrillator)の有用性が認識されている。ICDはかかる致死的頻脈性不整脈を早期に診断し治療する目的でMirowskiらによって考案された。彼らは1978年にICDの動物実験に成功し、1980年にはその臨床応用について報告している。その当時のICD本体は250g、145mlと大きく開胸手術・腹部植込みが必要であった。一方、現在では本体が約80g、40ml以下となり、経静脈リードシステムによる胸部植込みが標準になっている(図2)。このように本体小型化ならびに手術侵襲の軽減に加え、心臓突然死予防に対する大規模臨床試験における有効性から、ICDは広く普及してきている。
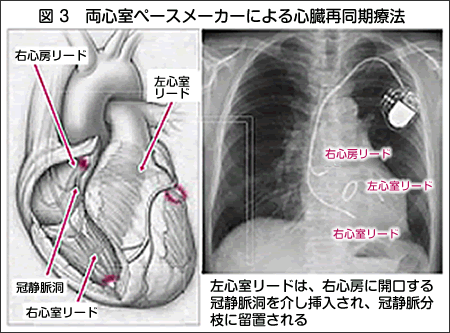
一方、重症心不全症例の一部において心室収縮の不調和(とくに左心室側壁にて収縮の時相が遅れていることが多い:心室収縮の非同期)が増悪因子の一つとなっていることがわかってきた。かかる重症心不全症例に対して、1994年BakkerらとCazeauらは外科的に心外膜に留置した左心室リードにより、両心室ペースメーカー植込術を行い、有効性を報告した。さらに、1998年にはDaubertらは冠静脈洞を介した経静脈リードシステムにより両心室ペーシングを行う方法(図3)を考案し、以後、急速に普及してきている。このように、最近では、重症心不全に対する治療手段として、両心室ペースメーカーが重要な役割を担っており、心臓再同期療法(CRT: Cardiac Resynchronization Therapy)といわれている。
(後編に続く)